TREATMENT
治療内容
PGT-A・SR
着床前遺伝学的検査について
治療の概要
体外受精を実施しても、なかなか妊娠しない方や流産を繰り返す方は少なくありません。その理由に、治療を受ける女性の高齢化などによる
受精卵の染色体異常
が挙げられています。
染色体の数に異常がある受精卵は、着床できなかったり、着床できたとしても妊娠初期に流産となったりしてしまいます。これまで、胚移植を行う胚の選定は、形態評価(見た目の評価)により決定していましたが、受精卵の染色体の数は見た目だけでは正確には判らないため、染色体異常のある胚を子宮に移植してしまう事で、反復着床不全や流産となってしまった患者様の精神的、身体的な苦痛を回避することはできませんでした。そこで、開発されたのが
着床前遺伝学的検査(PGT: Preimplantation genetic testing)
です。
PGTとは、体外受精で得られた受精卵(胚盤胞)の一部の細胞を採取し、胚の染色体の本数を調べる検査です。PGTによって、数の異常がない受精卵を子宮に移植することで、流産を回避し、妊娠率や出産率を高める試みが検討されています。最近の遺伝学的解析法の進歩により、簡便かつ安価に染色体の本数のみを検査する技術が開発され、受精卵の染色体数を調べることが比較的容易となりました。数年前から日本以外の国で臨床応用されており、さまざまな報告があります。
染色体異常について
受精卵には遺伝情報を含む染色体が入っています。ヒトの細胞には46本の染色体が存在し、22種類の常染色体と呼ばれる染色体が2本ずつあります。残りの2本は性染色体と呼ばれる染色体で、X染色体とY染色体があります。X染色体が2本あると女性に、X染色体とY染色体が1本ずつあると男性になります。
受精卵の染色体の異常には様々な形がありますが、今回議論となる「染色体異常」とは染色体全体の数的異常や、大きな部分的過不足を指すこととします。
受精卵の染色体数の過不足がある場合や、不均衡な構造の異常がある場合は着床しないか初期の流産となる可能性が高いことが報告されています。
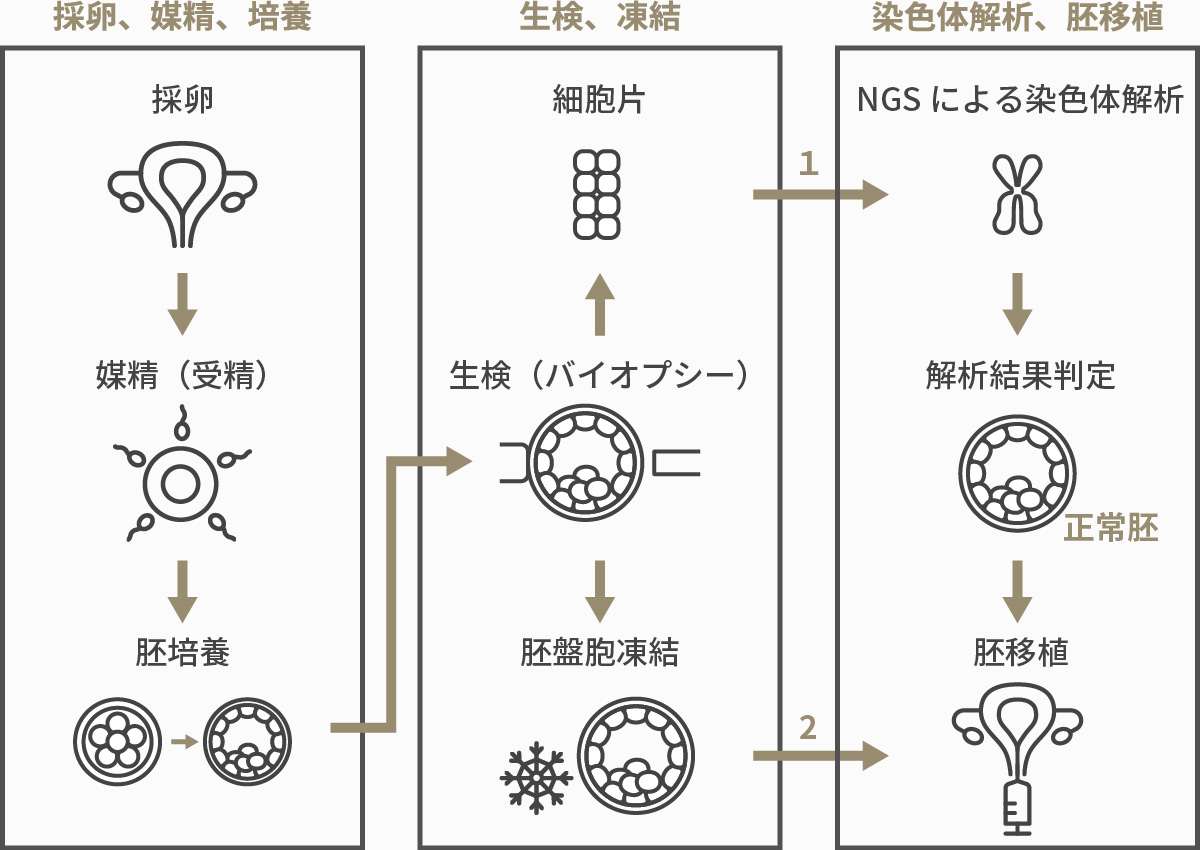
具体的な方法
採卵した卵子と精子を体外で受精させ(受精卵)、胚盤胞期胚まで体外培養を行います。
その後、顕微授精で使用する特殊な機器と材料を用いて胚盤胞の細胞を一部採取し、その細胞の染色体数をNGS法(次世代シークエンサー:next generation
sequencing)という方法を用いて解析します。
染色体の検査には日数を要するため、細胞が採取された胚盤胞は一度凍結保存します。
解析結果から胚の染色体本数に異常がないかを判定し、凍結していた胚盤胞を融解して胚移植を行います。
染色体の数的異常の影響とPGT実施に関わる課題
染色体の数的異常(異数性と呼びます)があっても、必ず着床しない、流産するとは言えません。
異常のある染色体の種類(番号)や、その染色体が多いか少ないかによっても予後は大きく異なります。染色体の数が少ない場合(monosomy;モノソミー)は、着床しない、もしくは早期に流産することが知られています。
染色体の数が多い場合(trisomy;トリソミー)もほとんどの場合早期に流産しますが、一部の種類の染色体は出産することがあります。
代表的な出産可能な染色体異数性は、13番、18番、21番(ダウン症)のトリソミーや、性染色体のXXYトリソミー(クラインフェルター症候群)やXモノソミー(ターナー症候群)などが挙げられます。
受精卵の染色体数を検査するPGT-A・SRの実施により、これらの染色体異常を持つ児が淘汰されてしまう可能性があり、社会や産まれてくる子供たちの数に影響があることも予想されています。医学的側面以外においても本技術については倫理的な課題が指摘されています。
適応(日本産科婦人科学会見解より)
当院では、日本産科婦人科学会の見解を遵守し、下記症例以外のPGTは実施しておりません。
PGT-Aの対象となる症例
・反復する体外受精胚移植の 不成功の既往 を有する不妊症の夫婦
・反復する流死産の既往を有する不育症の夫婦
・女性が高年齢(35歳以上)の不妊症の夫婦
※ただし、夫婦のいずれかに染色体構造異常(均衡型染色体転座など)が確認されている場合を除く。
PGT-SRの対象となる症例
・夫婦いずれかの 染色体構造異常(均衡型染色体転座など) が確認されている不育症(もしくは不妊症)の夫婦。
※ただし、妊娠既往もしくは流死産既往の有無は問わない。
PGTの解析結果
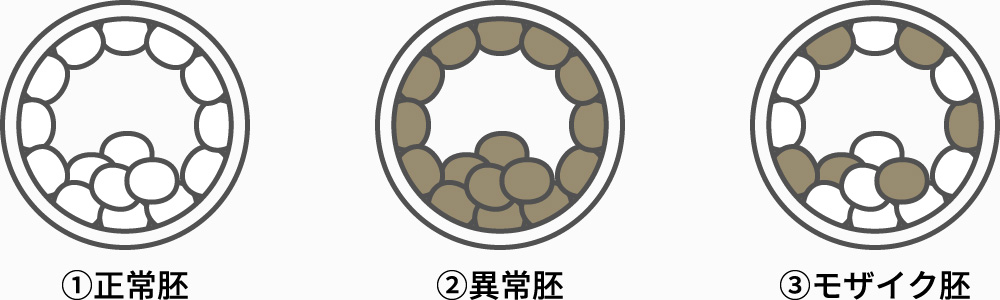
解析結果は大きく分けて以下の4種類に分類されます。
①正常胚(Euploid):すべての種類の染色体の本数に過不足がない。
②異常胚(Aneuploid):一部または複数の染色体の本数が多いまたは少ない。
③モザイク胚(mosaic):正常な染色体の細胞と異常な染色体の細胞が混在している。
※モザイク胚の詳しい解説は「PGTの問題点」に記載します。
④判定不可:解析不良により、判定不能だったもの。
胚移植に用いる胚(胚盤胞)について
PGT-A・SRの解析で移植に適するとされる胚はPGT-A・SR解析結果により染色体の数的異常がないと判断された胚(正常胚)です。また、モザイクの判定を受けた胚も移植が考慮されます。その胚が本当に移植に適するかどうかの判定には、高度な遺伝的専門知識が必要です。
複数の胚が移植に適すると判定された場合には、その中から最も適していると判断した胚を優先的に移植します。
PGTの問題点
PGTを行うためには受精卵の細胞の一部を採取する必要があります (バイオプシーまたは生検といいます)。そのため、多かれ少なかれ受精卵へのダメージは避けられません。また、受精卵の状態によっては細胞の採取自体が行えない場合もあります。
細胞を採取して検査を行っても、胚のすべての細胞を検査できるわけではないため、検査精度は85~95%程度と言われており、
確定診断ではありません。
移植に適した受精卵を不適として移植から排除してしまう可能性があります。また、3倍体、4倍体などのすべての種類の染色体が69本、92本などの受精卵は判定できない場合があります。
また、受精卵の細胞の状態や検査の手技的な問題により、結果がわからない判定不可となってしまう場合があります(約5~10%未満)。その場合でも検査費用は発生します。
反復流産の25%は胎児染色体正常流産です。したがって、PGTの結果正常と判定された胚を移植しても流産となってしまう事は起こり得ます。また、検査精度は100%ではないため、正常胚と判定された胚が、実際は異常胚である可能性も否定できません。
受精卵では、正常な染色体の細胞と染色体異常のある細胞が混在することが、かなりの頻度で発生します。このような状態を「モザイク」とよび、受精卵は「モザイク胚」といいます。検査用の細胞採取は将来胎盤になる部分から行います。採取は6~10細胞程度行いますが、採取された細胞の中に染色体異常の細胞が含まれるとモザイク胚と定義されます。モザイク胚を移植しても、染色体異常の細胞の割合が高くなければ妊娠・出産に至る可能性があります。また、どの程度のモザイク率かどうかによっても妊娠・出産の成績は変動することが報告されています。モザイク胚を移植するかどうかは、医師とご相談の上、ご夫婦に決めていただく必要があります。
4歳までの発達、5~6歳の時の心理や社会因子について調べた調査ではPGTを受けた児と受けていない児で差はないと報告されています。しかし、長期的な経過観察の結果はまだ十分にはわかっていません。
遺伝カウンセリング
染色体解析結果の解釈には高度な遺伝知識が必要となり、移植に適するか否かの結果の開示の時には、生殖医療専門医とPGT-A・SRに必要な臨床遺伝の知識を持った遺伝専門医がカウンセリングを行います。
当院では、
臨床遺伝専門医である三木医師が遺伝カウンセリングを行い、ご夫婦が十分なカウンセリングを受けた上でPGT-A・SRの実施および移植胚の決定をしていただきます。
費用
本治療を実施する場合は、 採卵から胚の凍結まで全て自費負担となり、保険診療による治療は併用できません 。 また、得られた受精卵の染色体解析にかかる費用は 胚盤胞1個につき、11万円(税込み) となります。
ACCESS
アクセス
医療法人社団 春音会
さくら・はるねクリニック銀座
住所:東京都中央区銀座1-5-8 ギンザウィローアベニュービル 2階・6階(受付)
東京メトロ有楽町線「銀座1丁目駅」出口 5・6(徒歩1分)
JR「有楽町駅」 京橋口出口(徒歩5分)
東京メトロ銀座線・日比谷線・丸ノ内線「銀座駅」出口 A9・C8(徒歩5分)
FIRST VISIT
初診の方
お問い合わせフォームより、かかりたい内容についてご記入いただき送信してください。
翌日までに折り返しのご連絡(電話またはメール)がない場合はお電話にてお問い合わせください。
診療は全て予約制となっております。ご予約の上、ご来院ください。
当日予約も空きがあれば可能ですので、初診・再診の方は診療時間内にお電話にてご予約ください。
診療時間 平日 9時〜21時 土曜日 9時〜17時


